-
ホーム
-
商品を探す
-
店舗を探す
-
ご利用案内
-
介護のお役立ち情報
-
採用情報
-
加盟店募集
-
おすすめ商品・特集一覧
-
ケアマネジャーさん向けページ
-
公式SNS
-
お問い合わせ
-
サイトについて


ケアマネジャーさんの知恵袋
~疾患別ケアマネジメント事例~
VOL.11 内臓機能不全の理解と支援のポイント
~からだの中のサインを見逃さない~
監修:看護師・主任介護支援専門員 雨師 みよ子
雨師 みよ子

心不全や腎不全、呼吸不全、肝不全、糖尿病などの内臓疾患は、外見からでは変化が分かりにくい一方で、命に関わる重大な影響を及ぼすことがあります。高齢者では複数の疾患を併発していることが多く、症状が複雑に重なり合うため、早期の気づきと的確な支援が重要です。
ケアマネジャーは、日々のケア内容からの情報共有やサービス調整の中で、ご利用者さまのわずかな体調変化を把握し、医療・介護の橋渡しを担う役割です。今回は、代表的な内臓疾患の特徴と支援のポイント、服薬支援の基本を整理します。
(1)内臓機能不全とは
「内臓の機能不全」とは、生命維持に不可欠な複数の臓器の働きが著しく低下し、正常に機能しなくなった状態です。高齢者が一般的に罹患している可能性が高く、具体的には、糖尿病、高血圧、脂質異常症、心疾患、呼吸器疾患、腎臓病、肝臓病などが挙げられます。加齢や生活習慣、慢性疾患などが原因となり、ゆるやかに進行することが多いのが特徴です。
高齢者の場合、複数の疾患を有していることが多く、それぞれの疾患の重要性や関係性について、主治医をはじめとする医療職に確認しながら疾患を理解する姿勢が重要となります。ケアマネジャー自身の職種にかかわらず、ご利用者さまが現在治療している医療関係者との連携は不可欠です。
年齢とともに各臓器は機能低下します。特に、疾病を有する場合、疾患ごとに経過は異なってくるため、その予後予測を理解した対応が必要となります。
■よく見られる兆候
- ・息切れ・むくみ・体重の急な増減(心不全、腎不全など)
- ・食欲不振・倦怠感・便秘や下痢(肝疾患・糖尿病など)
- ・皮膚のかゆみや黄疸・濃い茶色の尿(肝臓機能の低下)
- ・夜間頻尿・足の冷え(循環不全、腎機能低下)

こうしたサインは、「年齢のせい」と見過ごされやすいものですが、これらの小さな変化が内臓機能低下の初期サインである可能性もあります。モニタリング等で自宅訪問時に「いつもより元気がない」「歩く速度が落ちた」「食事の量が減った」といった変化に気づき、医療職に早めに情報を共有することが、重症化予防につながります。
(2)疾患ごとの特徴と支援のポイント
① 糖尿病
インスリン作用の不足によって、糖の代謝障害(血糖値の異常)をきたす疾患で1型糖尿病(インスリン分泌不足)と2型糖尿病(インスリンが効きにくい状態)に大別されます。
高齢期に発症する糖尿病は、遺伝が関与した2型糖尿病が多く、肥満、運動不足、老化、感染症、ストレスなどが発症因子となります。
■症状
- ・口渇、多飲、多尿、全身倦怠感など。
- ・全く症状を自覚しない場合もある。
- ・食べてもやせてしまう。
- ・高血糖が悪化する場合は、糖尿病性昏睡となることがある。
- ・細い血管をもつ眼、腎、神経に合併症が起きやすく「網膜症」「腎症」「末梢神経障害」の三大合併症があるが、このような症状はかなり血糖値が高くなければ現れない。
■治療
食事療法、運動療法および薬物療法で、合併症の発症、進行を抑えるために必要な治療です。食事療法は、糖尿病治療の基本です。良好な血糖コントロールを保ちながら、さまざまな合併症を防ぐことを目的としています。ご利用者さまそれぞれに検討し、各種栄養素が適正に含まれるよう指導する必要があります。

薬物療法は、血糖降下剤などの内服(経口血糖降下剤)治療で、利用者それぞれの体質にあった薬の処方をします。インスリンを自己注射するインスリン療法があります。インスリン依存型1型糖尿病では、インスリンの自己注射が必要になります。
2型糖尿病では十分な食事療法、運動療法で良好な血糖コントロールが得られない場合、経口血糖降下剤により治療します。糖尿病の治療の状況は血糖値及びHbA1c(過去1~2か月間の血糖コントロールを知る指標)で確認していきます。
② 高血圧
高血圧症は、血圧が正常範囲を超えて慢性的に高い状態で、「本態性高血圧症」と「二次性高血圧症」があります。本態性高血圧は、老化に伴う動脈硬化によって高血圧を起こす状態で、塩分の過剰摂取などの生活習慣なども影響し、二次性高血圧症は、腎疾患や神経疾患など血圧上昇を招く疾患により高血圧となる状態です。現在、日本では4,300万人と推定されており、自覚症状がほとんどないため、放置されやすく、脳卒中、心臓病、腎臓病の強力な原因疾患となります。
■症状
・一般的に無症状のことが多く、高血圧自体での症状は動悸や息切れなどがある。
・脳の細動脈硬化により循環障害をきたすと、頭痛、めまい、耳鳴りなどを引き起こすことがある。その他、肩こり、発汗、手足のしびれや冷え、むくみ、尿量の減少がある。
■治療
治療開始には正しい血圧測定が必要です。目標とする血圧の値は患者の年齢、基礎疾患などにより異なり、高血圧治療は、生活習慣の修正と降圧薬治療により行われ、降圧薬治療の開始時期は個々のご利用者さまの状態に応じて決定されます。治療は「生活習慣改善」と「薬物療法」の両輪で進めることが、将来の合併症を防ぐために大切です。

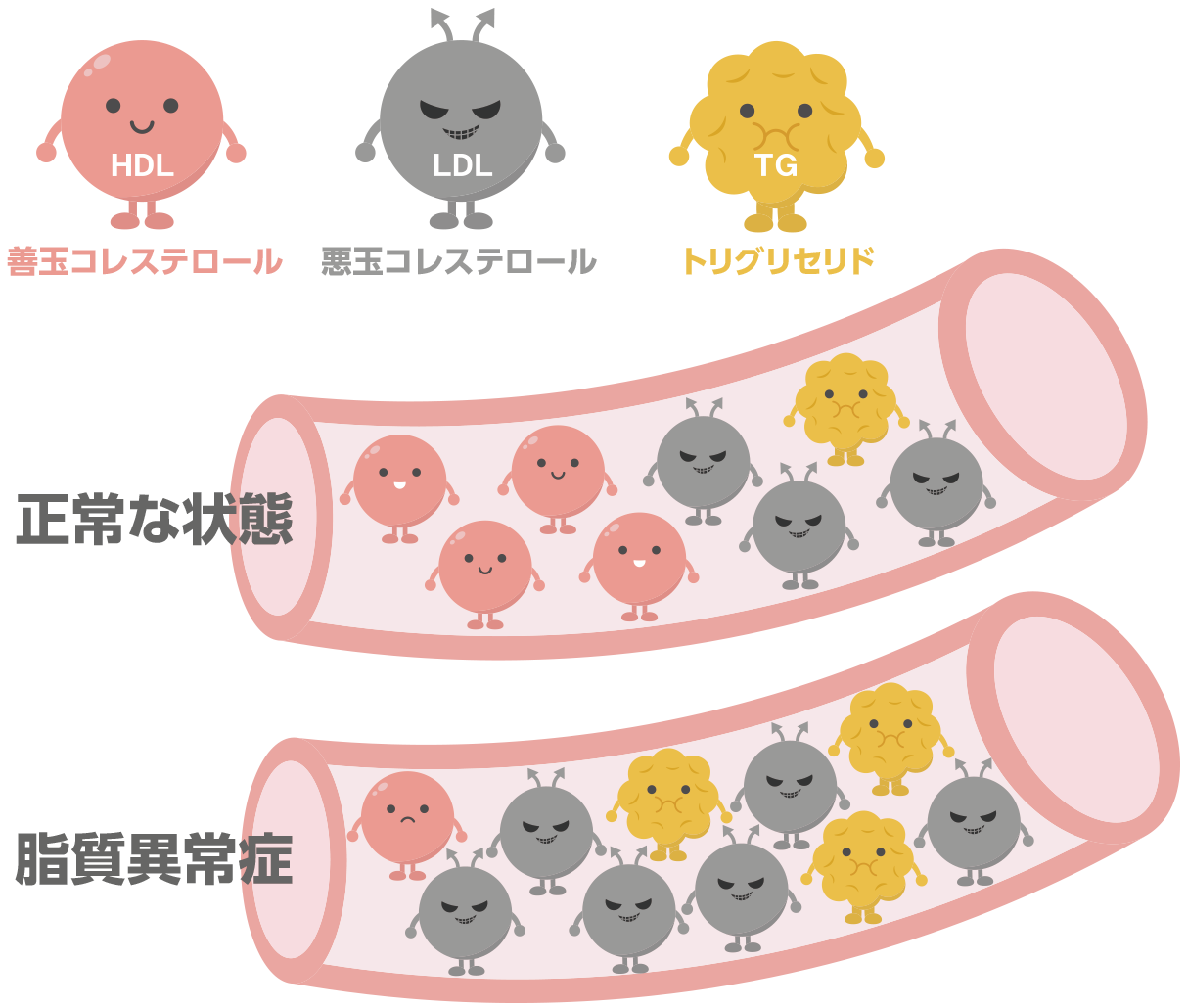
③ 脂質異常症
血液中に含まれる脂質が過剰、もしくは不足している状態で、最近ではLDLコレステロール(悪玉コレステロール)の高値だけでなく、HDLコレステロール(善玉コレステロール)の低値も異常として取り扱われるようになりました。
脂質異常症の原因には、遺伝因子によるとされる原発性高脂血症及び生活習慣の乱れやその他の疾病に伴って起こる続発性高脂血症とがあります。
脂質異常症は、動脈硬化を進行させると、狭心症、心筋梗塞などの心疾患や脳血管疾患の原因となります。
■症状
- ・現れないことが多い。
- ・心筋梗塞の進行から急激な胸の痛みや圧迫感、息切れ、手足のしびれ、血流が悪くなることによる痛みがある。
- ・LDLコレステロール上昇では、_眼瞼(がんけん)、肘・膝関節、アキレス腱などに黄色腫(黄色に盛り上がる結節)がみられることがある。
■治療
食事療法と運動療法(有酸素運動と筋トレ)で生活習慣を改善し、それでも目標値に達しない場合やリスクが高い場合に薬物療法(スタチン系薬剤などが主)が導入されます。
空腹時の血液検査によってLDL、HDL、中性脂肪の値を測定して診断し、狭心症などの冠動脈疾患や糖尿病、腎臓病、脳血管疾患などを罹患している状況などのリスク評価に応じ、脂質管理目標値が異なります。食事療法、運動療法を基本とし、患者のリスク病態、性別、年齢などに応じて薬物療法を行います。
④ 心疾患
心臓のポンプ機能に異常が生じ、血液の循環が悪くなる病気の総称です。
心疾患には、虚血性心疾患(狭心症、心筋梗塞)、心臓弁膜症、不整脈などがあり、それぞれの疾患が原因となり_心機能が悪化し、心拍出量が低下した状態を心不全といいます。
高齢者に多くみられる不整脈のひとつに心房細動があり、心房細動は心臓の中に血栓を形成し、脳梗塞の原因となることもあるので、しっかりとした管理が必要となります。
■症状
- ・急性心不全は、低血圧、尿量の低下、四肢冷感などで、急激な心機能の低下により起こる
- ・慢性心不全は、易疲労感(いひろうかん)、四肢冷感、浮腫、労作時(ろうさじ)呼吸困難、食欲不振などもみられることがある。
- ・虚血性心疾患(狭心症)は、胸痛のほか、重苦しさ、圧迫感、締めつけ感、息苦しいなどの不快感も出現。

■治療
疾患やその状態にもより異なりますが、心疾患を有する在宅の高齢者は塩分制限などの食事療法及び内服治療が基本となります。心疾患の状態や心不全の重症度により入院治療が必要となることがあります。虚血性心疾患の場合は、心臓カテーテル治療や外科的手術などが行われます。入院治療の必要性の判断は主治医が行いますが、症状や内服状況など、正確な情報提供が入院治療の可否に大変重要となります。
⑤ 呼吸器疾患
呼吸器(上気道、気管・気管支、肺、胸膜など)に起こる疾患の総称です。かぜ、インフルエンザ、肺炎、気管支喘息、COPD(慢性閉塞性肺疾患)、肺がんなどが含まれ、高齢者は感染防御力が低下しやすくなり、上気道炎や肺炎などの感染性呼吸器疾患に罹患しやすくなります。
また、高齢者に多くみられる疾患に、慢性閉塞性肺疾患(COPD)があります。COPDは肺気腫、慢性気管支炎による気道閉塞した状態の総称で、40歳以上の日本人の約530万人が罹患していると考えられ、70歳代の有病率が特に高くなります。喫煙が原因となることが多く、男性に多くみられます。
■症状
- ・主な症状は咳嗽(がいそう)、喀痰(かくたん)、労作時息切れなど。
- ・感染性の場合は発熱を伴うことも多く、高齢者の場合、かぜ症候群(急性鼻炎、急性咽喉頭炎、急性気管支炎など)を契機に、肺炎を罹患することがある。

■治療
疾病病態に応じて、抗菌薬や気管支拡張剤などが用いられますが、近年ステロイドや気管支拡張剤の吸入薬を使用することが多くなっています。
COPDなどに罹患した患者で、酸素の取り込みが悪化している場合は、在宅酸素療法(HOT)を行います。HOTは在宅に設置する酸素濃縮型と外出時にも使用できるボンベ型があり、患者の状態、生活範囲などにより、吸入流量や使用する機器が決められます。
COPDなどに罹患した患者で、酸素の取り込みが悪化している場合は、在宅酸素療法(HOT)を行います。HOTは在宅に設置する酸素濃縮型と外出時にも使用できるボンベ型があり、患者の状態、生活範囲などにより、吸入流量や使用する機器が決められます。
⑥ 腎臓病
腎臓の機能が低下する病気で、腎臓病にはさまざまな種類があります。
腎臓のダメージ(蛋白尿など)または機能低下(eGFR低下)が3ヶ月以上続くことを慢性腎臓病といい、腎機能がさらに悪化し、尿毒症症状を呈する病態を慢性腎不全といいます。急性腎不全は急性(時間や日の単位)で悪化する状態で、急激な老廃物蓄積や体液電解質異常が起こり、さまざまな症状を呈するものをいいます。
慢性腎不全の原因は慢性腎炎、生活習慣病(糖尿病、高血圧)などがあり、メタボリックシンドロームも関与します。
■症状
- ・たんぱく尿、血尿、浮腫、高血圧、尿量の変化(多尿・乏尿)など。
- ・腎臓病が進行すると腎不全となり、老廃物の蓄積などにより尿毒症症状を呈し、全身倦怠感、疲労感、食欲低下、嘔気、嘔吐、高血圧、呼吸困難、昏睡などが起こる。
■症状
食事療法と薬物療法が中心です。食事療法は病態などにより異なりますが、一般的にたんぱく質、水分、食塩、カリウムなどを制限することが必要となります。
慢性腎不全で尿毒症症状が強くなる場合は、人工透析療法が必要となります。透析療法には血液透析、腹膜透析などがあり、患者の病態、年齢、社会との関わりなどにより選択されます。
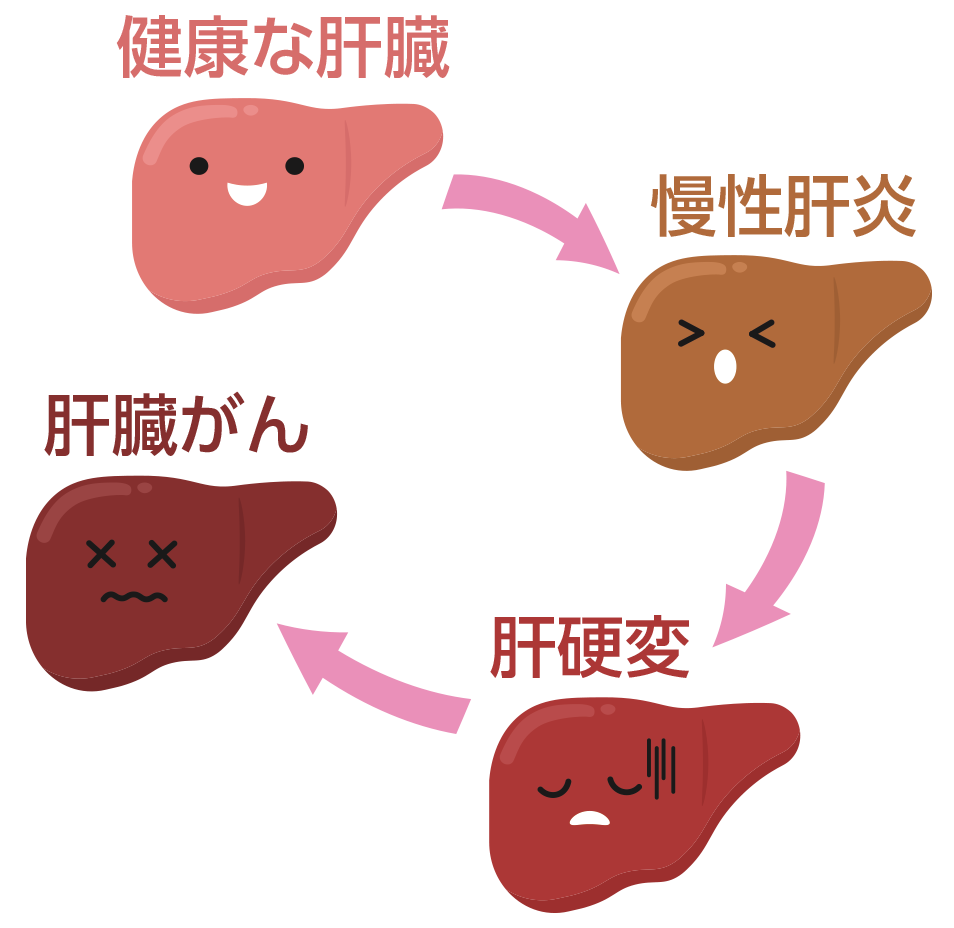
⑦ 肝臓病
主な疾患に肝炎、肝硬変、肝細胞がん、脂肪肝などがあります。B型肝炎ウイルス、C型肝炎ウイルスによるものは慢性化することが多く、肝硬変、肝細胞がんなどを引き起こすことがあります。
■症状
- ・慢性肝炎の初期は症状を呈さないことも多い。
- ・肝臓病では、食欲不振、倦怠感、腹部膨満感、赤褐色尿、黄疸、発熱、皮膚のかゆみなどが出現。
- ・肝硬変が悪化・進行すると腹水、浮腫、黄疸、肝性脳症などの肝不全症状を呈するようになる。
(3)生活支援と予防の実際 ― 早期対応とチーム連携の重要性
内臓機能不全の支援では、医療職をはじめ介護職や家族の「チーム対応」が求められます。高齢者は複数の疾患を有していることが多く、それぞれの疾患理解の重要性や関係性について、主治医をはじめとする医療職に確認しながら疾患を理解する姿勢が重要となります。ケアマネジャー自身の職種の経験の有無にかかわらず、ご利用者さまが現在治療している医療関係者との連携は不可欠です。
内臓の機能不全にかかる慢性疾患の多くは、普段の食事など生活習慣により発症することがありますので、その改善により、機能の維持が可能となることも多いため、ケアマネジャーとして生活状況の把握の視点をもつことが必要です。
特に食事療法は、疾患が重篤になるに従い、重要性を増します。ケアマネジャーがアセスメントのうえ、選択した各サービス事業者に対して、食事についてどのような対応を求めるのか、あるいは各サービス事業者がどのような対応ができるのかなどの共有・把握することも、疾患の経過において重要となります。
また、高齢者は服薬管理が困難となる場合が多く、服薬状況の確認についてもその手段や分担を検討し、主治医と連携することも重要です。ご利用者さまの状態によっては服薬がどうしても難しい場合もあり、薬剤師とも連携し、内服回数や薬剤の形態等について変更するなど、服薬支援の仕組みを整えることが求められます。

定期的な通院が難しく病状が不安定なご利用者さまには、まず通院支援や主治医への報告方法を検討しましょう。そのうえで、医療関係者とこまめに体調の変化を共有していくことが重要です。
●チーム連携の実際
- ・医師・訪問看護師・薬剤師:日常生活や症状変化の報告や薬の調整相談
- ・栄養士・リハビリテーション職:食事制限や身体機能維持への助言
- ・ヘルパー・家族:日常的な観察と細やかな情報共有
- これらの連携により、重症化の予防や再入院の防止、生活の質(QOL)の向上をめざします。
薬剤の基礎知識 ― 服薬支援で事故を防ぐ
薬剤は、正しく使うことによってその効果が十分に発揮されるだけでなく、副作用を未然に防ぐことができます。医師は処方した薬剤の効果や副作用をチェックし、投与量を調節しながら治療を行っています。したがって、適切な治療を進めるためには、正確に薬剤を服用することが重要となります。
高齢者の多くは、複数の薬を服用しています。薬の飲み合わせや禁忌・副作用等を正しく理解することは、事故防止に直結します。
【服薬支援の基本ポイント】
- ・副作用への注意:眠気・ふらつき・下痢・胃痛・疼痛・吐き気などを早期発見
- ・服薬時間の管理:朝・昼・夜の区分を明確にする
- ・保管場所や方法:湿気や直射日光。高温を避け、他人の薬と混在させない
- ・薬剤の使用期間:処方された日数まで服薬、以前の薬剤は使用しない
- ・お薬手帳の活用:医療機関間での薬剤の使用歴として情報共有

薬は体を治すための大切な手段ですが、使い方を誤ればリスクにもなります。
お薬カレンダーなども活用し、ケアマネジャーは「薬を安全に服用できる支援体制づくり」の中心として、薬剤師や家族と協働し、ご利用者さまの生活を支える存在であることを意識することが大切です。

店舗検索
Search Store
地図をクリックしてください
店舗検索
Search Store
地図をクリックしてください