-
ホーム
-
商品を探す
-
店舗を探す
-
ご利用案内
-
介護のお役立ち情報
-
採用情報
-
加盟店募集
-
おすすめ商品・特集一覧
-
ケアマネジャーさん向けページ
-
公式SNS
-
お問い合わせ
-
サイトについて


ケアマネジャーさんの知恵袋
~疾患別ケアマネジメント事例~
VOL.9「骨粗しょう症・関節炎を正しく理解するために」
~筋骨格系疾患(きんこっかくけいしっかん)に対応するケアマネジメントの実践~
監修:看護師・主任介護支援専門員
雨師 みよ子

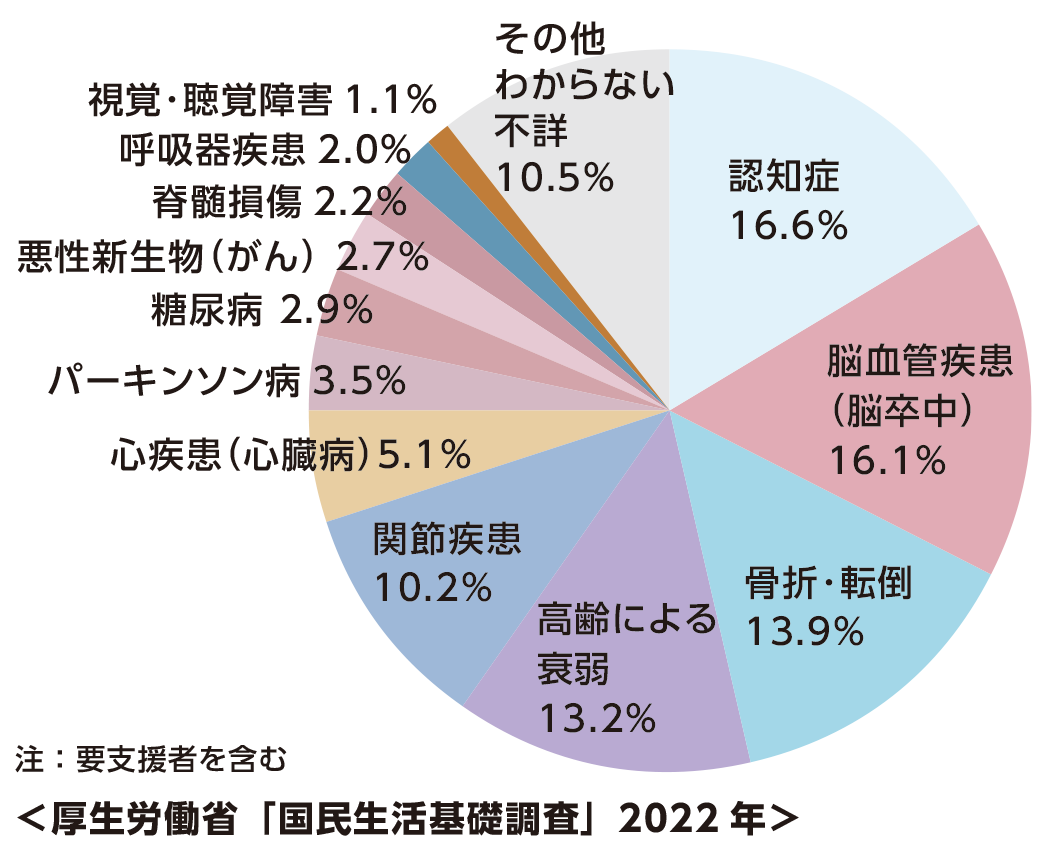
2022(令和4)年の国民生活基礎調査から、介護が必要になった主な原因について、骨折・転倒(13.9%)、高齢による衰弱(13.2%)、関節疾患(10.2%)、脊髄損傷(2.2%)となり、筋骨格系疾患及び廃用症候群で全体の39.5%を占めています。さらに、要支援者だけをみても、関節疾患(19.3%)、高齢による衰弱(17.4%)、骨折・転倒(16.1%)の順となっており、全体の半数以上を占めています。
このようにケアマネジャーにとって、筋骨格系の疾患及び廃用症候群は身近なものといえ、ご利用者さまの生活ニーズを把握するうえで、その内容と支援の方法を理解することは不可欠になっています。
(1)筋骨格系疾患を正しく理解する意味
高齢者の生活機能の低下や要介護状態となる背景には、関節炎や骨粗しょう症といった筋骨格系疾患が深く関わっていることが少なくありません。膝や腰などの関節痛が長く続くと、活動量が減るとともに生活範囲が狭まり、結果としてさらなる虚弱(フレイル)や廃用症候群のリスクが高まる運動器系の疾患です。
ケアマネジャーにとって重要なのは、「動けないから介護が必要」ではなく、「なぜ動けなくなったのか」「どのような疾患が背景にあるのか」を適切に理解することです。たとえば、変形性関節症は、加齢により関節の軟骨がすり減ることで炎症や痛みを生じますが、進行度合いによっては生活動作を補助する歩行器などの福祉用具の選定や、転倒予防のための手すりの設置など、居住環境の整備といった支援が必要になります。
また、骨粗しょう症によって脊椎(せきつい)や大腿骨(だいたいこつ)の骨折が起こると、転倒のおそれや寝たきりのリスクが急速に高まり、生活全体に大きな影響を及ぼします。筋骨格系疾患の特性を把握し、個々の疾患に応じたケアプランを立案することは、ご利用者さま本人の自立支援とQOL(生活の質)向上に直結します。

(2)疾患別にみる特徴とケアのポイント
次に、ケアマネジメントにおいて特に重要となる筋骨格系の疾患をいくつかを取り上げ、それぞれの症状や原因、治療方法、生活上の留意点などを確認していきます。
① 変形性股関節症
■原因
股関節は前後左右に曲がる、ひねるといった自由度の高い動きができると同時に、体を支えるための頑丈な構造を持っている関節です。関節軟骨の変形・磨耗(擦り減る)、滑膜(かつまく)の炎症、関節周囲の軟骨形成等が障害され、痛みや歩行障害をきたす疾患です。原因としては、①加齢に伴い原因が不明で発症するもの、②先天的に股関節の脱臼や関節の形成不全があり発症するもの、③大腿骨の頚部骨折後、化膿性関節炎、大腿骨頭の壊死などで発症するものがあります。
■症状
股関節の痛み、関節可動域制限、歩行障害です。症状の軽いうちは、立ちしゃがみや歩きはじめ等の「動作の開始時」に痛み、しばらくすると軽減するのが特徴です。症状の悪化とともに、しだいに痛みが続くようになり、立ちしゃがみが困難になります。
■治療・予防・改善方法・生活上の留意点
治療には、炎症や痛みを軽減するための薬物療法(消炎鎮痛剤)、杖などの歩行補助具の使用、減量を含めた生活指導、温熱療法、股関節周囲筋の筋力強化(運動療法)、外科的手術(骨切り術、人工関節全置換術等)があります。生活では、どのような動作や姿勢で痛みが強くなるか確認し、股関節に過度の負荷がかからないようにします。また、人工関節の場合には、和式トイレでのしゃがみ、横座り、体育座りなどの姿勢は脱臼を起こしやすいとして、禁忌とされています。

② 変形性膝関節症
■原因
加齢により膝関節の軟骨が変形・摩耗(擦り減る)し、体重増加、筋力低下などにより膝関節に負担がかかることで発症します。膝の半月板損傷、靭帯損傷後にもみられます。高齢の女性に多い疾患で、変形性関節症が最も多くみられるのが膝関節です。高齢の女性に多い疾患です。
■症状
症状は、膝の引っかかり感、こわばり感からはじまり、歩行の開始時、階段昇降、和式トイレや正座などで膝を強く曲げた時に痛みが生じます。痛みとともに腫れ、関節拘縮や関節の不安定性などが生じ、しだいに平地での連続歩行が困難になります。段差や階段の昇降では、降りる際の負担が大きく、下肢の関節の痛みが生じやすく、痛みにより大腿四頭筋の筋力が著しく低下するのも特徴です。
■治療・予防・改善方法・生活上の留意点
治療の基本は保存的療法で、関節の負担を軽減するための減量を含めた生活指導、筋力や関節可動域の維持・改善のための運動療法、膝関節の負担を改善するための足底板や膝関節の負担を軽減するための膝装具の利用などの装具療法、痛みや炎症に対する薬物療法が行われます。
重症化すると手術療法(骨切り術、人工膝関節置換術等)の適応となります。生活では、変形性股関節症と同様に、どのような動作や姿勢で痛みが強くなるか確認し、膝関節に過度の負担がかからないようにします。

③ 関節リウマチ
■原因
関節リウマチは股関節や膝関節といった局部に限定しない多発性の関節の疾患です。原因として自己免疫機構が発症に関わっていると考えられ、主に関節の滑膜が侵され、進行してくると関節が変形します。
■症状
主な症状は関節の痛み、腫れ、変形です。初期は手足の指の関節に痛み、腫れ、こわばりなどの症状が出て、しだいに手首、肘、膝など体の中心に近い大きな関節の痛みを感じるようになります。症状の進行により骨や軟骨が破壊され、関節の痛み、腫れ、変形により日常生活に支障が出ます。また、関節だけでなく、微熱、食欲不振、貧血などを生じる全身性の疾患であることにも留意が必要です。
■治療・予防・改善方法・生活上の留意点
関節リウマチは難治性の疾患であり、介護保険の特定疾病に指定されています。治療は、日常生活をできるだけ不自由なく送れるように、痛みを軽減するための薬物療法が主ですが、運動療法も廃用症候群を起こさないために必要です。関節の破壊が進むと滑膜切除や関節置換などの手術療法も行われます。そのため定期的に医療機関にかかり、適切な治療を継続することが大切です。関節リウマチは、全身倦怠感や易疲労感も感じやすく、生活全般をモニタリングしながら精神的ストレスの軽減にも配慮します。日常生活では、「関節を冷さないようにする」「長時間同じ関節を使い続けない」「自助具をうまく使う」といった関節を保護する動作を工夫したり、住宅改修や福祉用具の活用を検討します。指定難病として医療費助成の対象となる場合がありますので、確認しておきましょう。

④ 骨粗鬆症(こつそしょうしょう)
■原因
骨は、壊れて新しい骨につくりかわることで強さを保っており、何らかの原因で骨の壊れる(骨吸収)量が、つくられる(骨形成)量よりも増えると骨の量や密度が低下し、骨折しやすくなります。骨密度が若年成人平均の70%以下なら骨粗鬆症で、高齢の女性に多くみられます。原因としてはカルシウム不足、加齢、運動不足、内分泌疾患、代謝性疾患などがあげられます。
■症状
高齢者では背中や腰の骨がつぶれ、背中が丸くなる(円背:えんぱい)、身長が低くなる、床の重い物を持ち上げるときに背中や腰の痛みが生じることがあります。また、転倒などで骨に外力が加わることで容易に骨折します。
■治療・予防・改善方法・生活上の留意点
栄養バランスのよい食事、特に乳製品などのカルシウムの摂取が必要です。また、骨の代謝を促す適度な運動が大切です。さらに、骨吸収を抑える、あるいは骨形成を助けるための薬物療法があります。
背中が曲がるなどの骨の変形やそれに伴う痛みが生活動作を制限するだけでなく、外傷がなくてもわずかな外力で骨折するため、日常生活で転倒や無理な動作をしないようにすることが必要です。また、屋外での散歩の習慣化など適度な運動を促し、転倒しにくい環境を整えて骨折を予防します。定期的な検診や骨密度測定を受けることが推奨されます。

⑤ 脊椎圧迫骨折(せきついあっぱくこっせつ)
■原因
転倒などで脊椎の椎体に力が加わったことで、椎体が上下方向に圧迫変形した状態です。胸椎のなかほどと、胸椎・腰部移行部付近が好発部位で、骨粗鬆症による骨折のうち、最も多いものです。骨粗鬆症が進むと、重い物を持ち上げる、乗り物に揺られる、咳・くしゃみなどの些細な出来事で脊椎圧迫骨折を起こすこともあります。
■症状
骨折時に背中の痛みや腰痛により生活に多大な支障がでることもありますが、痛みがなく変形が進行する場合もあります。変形は背中が丸くなる(円背)ことがほとんどです。脊椎の変形により腹腔が圧迫され、逆流性食道炎を起こしやすくすることがあります。また、前かがみの姿勢は腹筋が働きにくく便秘の原因にもなります。
■治療・予防・改善方法・生活上の留意点
治療は、コルセット等により安静にする保存療法が基本です。痛みの軽減とともに運動療法を行い、安静により低下した筋力等の運動機能の向上を図る必要があります。円背になると、起居・移乗・移動時にバランスが悪くなります。下を向いて歩くことが多く、後方に転倒しやすくなるため、歩行補助具の利用を含め、転倒予防が非常に大切です。再発予防として骨折の原因となる骨粗しょう症の治療を継続し、専門医の指導を受けることが重要です。

⑥ 大腿骨頸部骨折(だいたいこつけいぶこっせつ)
■原因
転倒して受傷することが多く、治療として手術が行われます。骨折の転位が少ない場合は骨折癒合(ゆごう)術、転位が大きい場合は骨折が癒合しない危険性が高いため、人工骨頭置換術が選択されます。
転倒の原因は、加齢による視力低下、筋力・平衡感覚の低下、薬物の副作用、不適切な生活環境などで、大腿骨頸部骨折は寝たきりの主要な原因となっています。治療の過程の安静臥床は認知症の引き金にもなります。
■症状
足の付け根の痛みで立つことができなくなります。
■治療・予防・改善方法・生活上の留意点
手術は、大腿骨頸部内側骨折では骨の癒合が難しいので人工の関節に置き換える「人工関節置換術」、大腿骨頸部外側骨折では比較的骨の癒合が得やすいので、強固な内固定具による「骨接合術」が行われます。術後は理学療法、作業療法等のリハビリテーションによる早期離床とともに、生活機能の向上が図られます。大腿骨頸部骨折の予防のためには、まずは骨粗鬆症にならないようにすることと、転倒しにくい環境整備が大切です。また、リハビリの意欲等を確認することも再転倒予防に重要です。

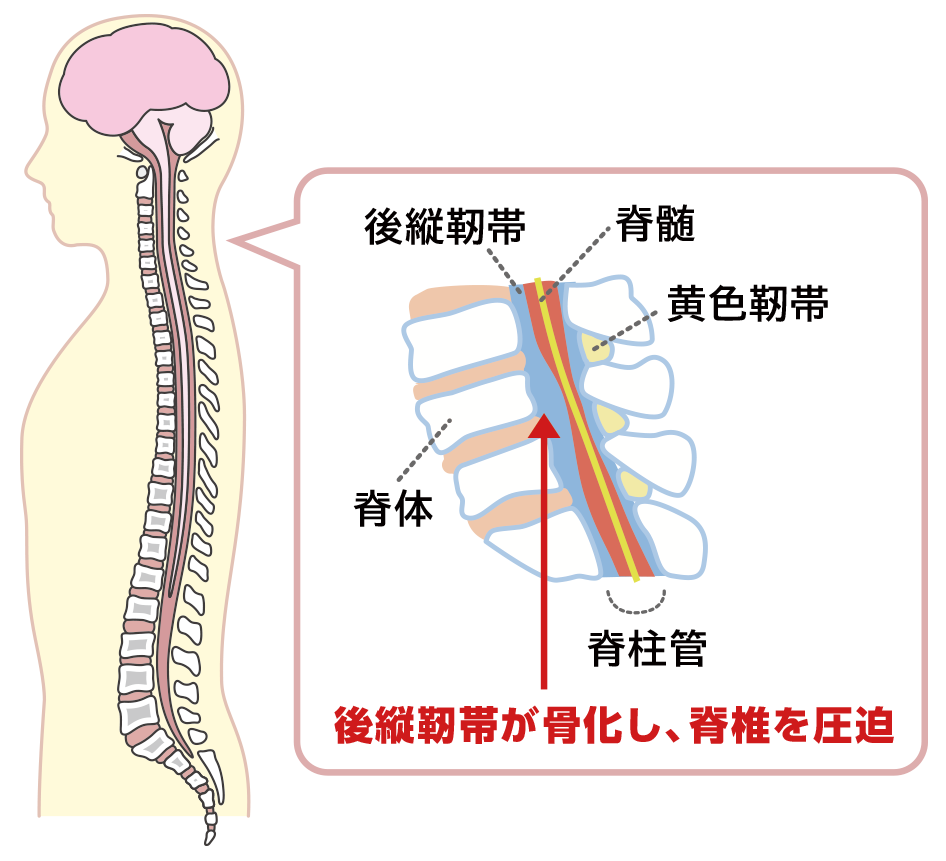
⑦ 後縦靭帯骨化症(こうじゅうじんたいこっかしょう)
■原因
40歳以上の男性に多く、徐々に増悪する原因が不明の疾患です。脊椎を構成する椎体を上下につなぐ後方の靭帯が骨化することで、脊椎の可動性が低下するとともに、脊髄が通る脊柱管が狭くなり知覚や運動が障害されます。頚椎、胸椎に多くみられます。
■症状
頚椎では、頸部、肩、手の痛みやしびれからはじまり、手先の細かな動作が困難になる、下肢に痛みやしびれが出て、脚がうまく動かせなくなるなど、しだいに痛みやしびれの範囲が広がっていきます。胸椎から症状が出る場合は、下肢のしびれや動かしにくさからはじまります。どちらも重度化すると、排尿・排便障害も加わり、自立した生活が困難になります。
■治療・予防・改善方法・生活上の留意点
骨化した靭帯を元に戻す根治治療はなく、頚椎(けいつい)カラーなどの装具療法、薬物療法(消炎鎮痛剤、筋弛緩剤など)により、圧迫されている神経を保護する保存的治療が行われます。麻痺、排尿・排便障害などの症状が強い場合は、神経の圧迫を取り除く、あるいは脊椎を固定する手術等が検討されます。
生活では、階段に手すりを設置したり、段差を取り除き、転倒しないように環境を整備することが大切です。また、ボタンが留めにくい、箸で小さいものをつまみにくいなどの場合は、自助具の活用を検討します。難病に指定されており、条件を満たせば医療費助成を受けられる場合があります。

(3)連携とケアプラン作成に必要な視点
筋骨格系疾患による痛みや不安感は日常生活の意欲にも大きく影響し、抑うつ傾向や孤立につながるケースもあります。寝返り、起き上がり、立ちしゃがみなどの基本動作は、できる限り痛みが少なく関節に負担がかからないようにすることが大切です。疾患の治療や日常生活上の留意事項などに関わる情報がケアプランの立案には不可欠です。かかりつけ医、看護師、理学療法士、作業療法士等の医療専門職から関節疾患等による痛み等への対応について意見をもらい、行ってよい動作、避けたほうがよい動作、安静の仕方等、日常生活の支援の目標と方法を検討します。
日常生活の支援では、自分でできることを増やすといった自立支援が大切です。特に廃用症候群では、活動性の向上により状態が改善するため、理学療法士、作業療法士などのリハビリテーション専門職の連携により、よりよいサービスを利用して、生活動作をできる限り自力で行う目標を定めましょう。また、手すりを設置するなどの配慮とともに、福祉用具の利用を勧めることが必要です。
① 生活状況と住環境
- ・自立度や介助の有無(どの程度必要か)
- ・痛みの日差変動を理解し、どこで何を行うのか1日の行動を把握
- ・困難な動作を確認し、住宅改修や福祉用具の必要性について判断
② 介護力
- ・誰が介護を担っているのか、継続して担えるのか
- ・介護保険以外のサービスも含め、過不足がないか検討する
③ 医学的管理
- ・確定診断、治療方針、禁忌事項(行ってはいけないこと)等の生活上の注意事項を入手
- ・内服薬についての副作用(ふらつきや眠気など)の確認

廃用症候群について
筋骨格系疾患と深く関係するのが「廃用症候群」です。廃用症候群とは、人が持つ心身の機能を使わない、あるいは身体を動かさないために起こる疾患で、病気や入院、活動の制限により、身体を使わないことで筋力・体力・関節可動域・精神機能などが全体的に低下してしまう状態です。
① 主な症状
- ・筋力低下や筋萎縮(筋肉がやせる)
- ・骨萎縮(骨粗鬆症)
- ・関節拘縮(関節周囲が硬くなり動きが制約される)
- ・褥瘡(床ずれ)
- ・起立性低血圧(寝た状態から急に立ち上がるとふらつく)
- ・うつ状態(精神的に落ち込むこと)など

高齢者の場合、骨折の治療のためにギプス固定をしたら筋肉がやせてしまうなど、わずかな安静期間でも急激な身体機能の衰えを引き起こすため、予防と早期介入が非常に重要です。
② 予防・改善方法
日々の生活の活動量が減らないように身体を動かし、生活を活発にすることが大切です。痛みや麻痺のないところを使って、できる限り自分で生活動作を行うといった「自立的な生活」と生活習慣の改善が廃用症候群の予防になります。食習慣を見直し、散歩などの運動を習慣化します。習慣化には、やりがい、生きがいの創出が大切で、スポーツジム、健康教室、自治会活動等の介護保険サービスによらない社会資源を活用します。また、廃用症候群は適切な運動や生活環境によって回復できます。理学療法、作業療法等のリハビリテーションサービスを活用しましょう。
- ・ベッド上での関節可動域運動
- ・座位・立位保持の機会づくり
- ・福祉用具を活用した移動支援
- ・生活目標に基づいたリハビリテーション計画

店舗検索
Search Store
地図をクリックしてください
店舗検索
Search Store
地図をクリックしてください